Asherman's Syndrome: आशरमेंस सिंड्रोम क्या है?
आशरमेंस सिंड्रोम क्या है?
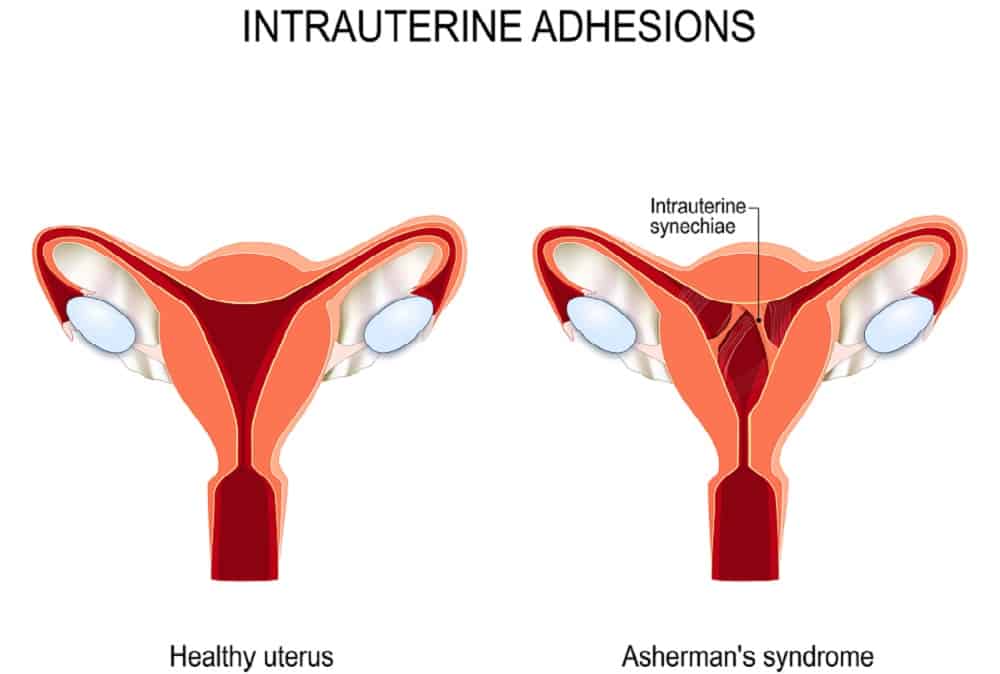
आशरमेंस सिंड्रोम एक दुर्लभ बीमारी है। जो महिलाओं को होती है। इस सिंड्रोम में गर्भाशय (uterus) या गर्भाशय ग्रीवा (cervix) में स्कार टिश्यू बनने लगते हैं। ये स्कार टिश्यू गर्भाशय के दीवारों को आपस में चिपकाने लगती हैं। जिससे बच्चेदानी का आकार छोटा हो जाता है। जिससे महिला के गर्भवती होने के चांसेस बहुत कम हो जाते हैं। आशरमेंस सिंड्रोम को इंट्रायूटेराइन सिनीशिए (intrauterine synechiae) या यूटेराइन सिनीशिए (uterine synechiae) कहा जाता है। सिनेसी का मतलब होता है जोड़ना, इसलिए आशरमेंस सिंड्रोम को इंट्रायूटेराइन एडिशंस (IUA) कहा जाता है।
और पढ़ें : IUI प्रेग्नेंसी क्या हैं? जानिए इसके लक्षण
आशरमेंस सिंड्रोम होना कितना सामान्य है?
आशरमेंस सिंड्रोम एक रेयर डिजीज है। जिसका सामान्यतः पता लगा पाना कठिन है। कुछ रिसर्च में पाया गया है कि 20 प्रतिशत महिलाएं इंट्रायूटेराइन एडिशंस (IUA) से ग्रसित रहती हैं। ये वे महिलाएं होती है जो प्रेगनेंसी कॉम्पलिकेशंस के कारण डाइलेशन और क्यूराटेज (D & C) करा चुकी होती है। आशरमेंस सिंड्रोम उन महिलाओं में सबसे ज्यादा होता है, जिनका गर्भपात हुआ हो, 12 और 20वें हफ्ते के बीच सर्जिकल प्रक्रिया से प्रेगनेंसी को खत्म किया गया हो।
[mc4wp_form id=’183492″]
लक्षण
आशरमेंस सिंड्रोम के लक्षण क्या हैं?
- हाइपोमिनॉरिया, बहुत कम पीरियड्स आना
- एमिनॉरिया, पीरियड्स न आना
- ज्यादा दर्द और ऐंठन होना
- गर्भवती होना या गर्भ ठहरने में परेशानी होना
- बार-बार मिसकैरिज होना
- बांझपन
कुछ महिलाओं में उपरोक्त लक्षण नहीं दिखाई देते हैं, साथ ही उन्हें पीरियड्स भी नॉर्मल आते हैं।
मुझे डॉक्टर को कब दिखाना चाहिए?
अगर आप में ऊपर बताए गए लक्षण सामने आ रहे हैं तो डॉक्टर को दिखाएं। साथ ही एशरमेंस सिंड्रोम से संबंधित किसी भी तरह के सवाल या दुविधा को डॉक्टर से जरूर पूछ लें। क्योंकि हर किसी का शरीर आशरमेंस सिंड्रोम के लिए अलग-अलग रिएक्ट करता है।
कारण
आशरमेंस सिंड्रोम होने के क्या कारण हैं?
- प्रेग्नेंसी कॉम्पलिकेशंस के कारण डाइलेशन और क्यूराटेज (D & C) जैसी सर्जरी होने से यूटरस में स्कार टिश्यू विकसित हो जाते हैें।
- सिजेरियन सेक्शन में हैमरेज रोकने के लिए टांके लगाने पर स्कार टिश्यू के कारण IUA की समस्या होती है।
- एंडोमेट्रीयोसिस (Endometriosis)
- रेडिएशन ट्रीटमेंट के कारण
निदान और इलाज
आशरमेंस सिंड्रोम का पता कैसे लगाया जाता है?
आशरमेंस सिंड्रोम का पता लगाने के लिए कई तरह के टेस्ट के साथ फिजिकल जांच भी की जाती है। जिससे गर्भाशय की स्थिति जानी जाती है। गर्भाशय और गर्भाशय ग्रीवा में स्कार टिश्यू कहां पर बन रहे हैं, जिसके कारण ब्लॉकेज हो रहा है, इसका भी पता लगाया जाता है।
- डॉक्टर हॉर्मोन टेस्ट के लिए कह सकते हैं। जिसके द्वारा एंडोक्राइन समस्या का पता लगाया जाता है। इसके साथ ही हॉर्मोन टेस्ट से ये भी पता लगाया जाता है कि कौन सा हॉर्मोन ब्लीडिंग के लिए जिम्मेदार हैं।
- सलाइन इंफ्यूजन सोनोग्राफी (SIS), जिसे सोनोहिस्टेरोग्राफी या यूटरस का अल्ट्रासाउंड भी कहते हैं। सलाइन इंफ्यूजन सोनोग्राफी मे सलाइन सॉल्यूशन को गर्भाशय में डाला जाता है, जिससे बच्चेदानी के अंदर की साफ तस्वीर आती है।
- हिस्टेरोसैल्पिंगोग्राफी (Hysterosalpingography) जिसमें एक्स-रे और रेडियोएक्टिव मटेरियल का कम्बाइन टेस्ट होता है। रेडियोएक्टिव मटेरियल को यूटरस और फैलोपियन ट्यूब के अंदर डाला जाता है। जो ये बताता है कि असामान्य वृद्धि या ब्लॉकेजेस कहां पर हैं।
- आशरमेंस सिंड्रोम का पता लगाने का सबसे अच्छा तरीका हिस्टेरोस्कोपी है। जिसमें डॉक्टर टेलीस्कोप और कैमरे के द्वारा यूटरस और यूटेराइन कैविटी को देखते हैं।
आशरमेंस सिंड्रोम का इलाज कैसे किया जाता है?
आशरमेंस सिंड्रोम का इलाज गर्भाशय को सामान्य आकार में लाने के लिए किया जाता है। हिस्टेरोस्कोपी के द्वारा ही IUA का इलाज किया जाता है। हिस्टेरोस्कोपी के द्वारा ही स्कार टिश्यू के जुड़ाव को छोटे-छोटे कट लगा कर ठिक किया जाता है। इसके अलावा लेजर या अन्य उपकरणों के माध्यम से हुक्स या इलेक्ट्रोड्स लगा कर स्कार टिश्यू को हटाया जाता है।
अगर एक बार में स्कार टिश्यू की समस्या ठीक नहीं हुई तो दोबारा से प्रक्रिया को करना पड़ता है। इसके साथ ही हिस्टेरोस्कोपी की प्रक्रिया पूरी होने के बाद डॉक्टर आपको कुछ ऐसे हॉर्मोन देते हैं, जिससे यूटेराइन लाइनिंग ठीक हो सके। ताकि आगे चल कर नॉर्मल पीरियड्स आ सके।
रोकथाम
आशरमेंस सिंड्रोम की रोकथाम कैसे करें?
कुछ अध्ययनों में माना गया है कि महिलाओं की किसी भी प्रकार की यूटेराइन सर्जरी हुई हो या कोई गर्भाशय में इंजरी हुई हो तो हॉर्मोन थेरिपी लेनी चाहिए। IUA से बचने के लिए हॉर्मोन थेरिपी के जगह पर यूटेराइन वॉल का मेकैनिकल सेपेरेशन किया जाता है। ऐसे में गर्भाशय में एक स्टेंट को लगाया जाता है (थोड़े समय के लिए), ताकि IUA को रोका जा सके।
गर्भवती होने से पहले आपको अपने गर्भाशय की जांच करा लेनी चाहिए कि कहीं यूटेराइन वॉल आपस में चिपक तो नहीं गई है। अगर हां तो किस तरह का और कहां पर एडेशिव मौजूद है।
आशरमेंस सिंड्रोम के अलावा एंडोमेट्रियोसिस भी है गर्भाशय की समस्या
एंडोमेट्रियोसिस गर्भाशय में होने वाली समस्या है, जिसमें एंडोमेट्रियम टिश्यू गर्भाशय के बाहर बढ़ने लगता है। हालांकि, बढ़े हुए टिश्यू अभी भी आपके सामान्य गर्भाशय के टिश्यू की तरह ही काम करते हैं, मतलब जो पीरियड्स के दौरान ही टूटते हैं। गर्भाशय से बाहर निकले हुए टिश्यू शरीर से बाहर नहीं निकल पाते हैं। नतीजन, इंटरनल ब्लीडिंग (internal bleeding) और सूजन के साथ कई और अन्य लक्षण भी जन्म ले लेते हैं।
वास्तव में, एंडोमेट्रियोसिस गर्भाशय, अंडाशय और फैलोपियन ट्यूब और गर्भ के पीछे कहीं भी हो सकता है। इन बढ़े हुए टिश्यू को बाहर निकलने का कोई रास्ता न मिलने के कारण ये काफी उलझ जाते हैं और शरीर के लिए दर्दनाक साबित होते हैं। कभी-कभी यह महिला में गर्भधारण करने में भी समस्या पैदा कर देते हैं। एंडोमेट्रियोसिस विशेष रूप से 30 से 40 साल की उम्र में महिलाओं को होने वाली एक आम समस्या है लेकिन, यह किसी भी उम्र में रोगियों को प्रभावित कर सकता है। इसके कारणों को कम करके इस बीमारी से निपटा जा सकता है।
एंडोमेट्रियोसिस का कोई इलाज नहीं है। हालांकि, आप उपचार से अपने दर्द और बांझपन से निपट सकते हैं। लक्षणों और गर्भधारण के आधार पर डॉक्टर आपका इलाज करते हैं। हॉर्मोन थेरिपी के द्वारा आपके शरीर के एस्ट्रोजन के स्तर को कम करके दर्द को कम किया जा सकता है। वहीं, गर्भवती होने के लिए सर्जरी और इनफर्टिलिटी ट्रीटमेंट अच्छे उपाय साबित होंगे। अगर मरीज की उम्र ज्यादा है और कई सर्जरी हो चुकी हैं, तो गर्भाशय और ओवरीज निकालकर हिस्टेरेक्टॉमी ही इसका सबसे बेहतर इलाज है।
इस संबंध में ज्यादा जानकारी के लिए आप अपने डॉक्टर से संपर्क करें। क्योंकि आपके स्वास्थ्य की स्थिति देख कर ही डॉक्टर आपको उपचार बता सकते हैं।
अगर आपको किसी भी तरह की समस्या हो तो आप अपने डॉक्टर से जरूर पूछ लें।
डिस्क्लेमर
हैलो हेल्थ ग्रुप हेल्थ सलाह, निदान और इलाज इत्यादि सेवाएं नहीं देता।
Ashermans Syndrome. https://my.clevelandclinic.org/health/diseases/16561-ashermans-syndrome/outlook–prognosis. Accessed On 24 September, 2020.
Asherman’s Syndrome. https://rarediseases.org/rare-diseases/ashermans-syndrome/#related-disorders. Accessed On 24 September, 2020.
Asherman’s syndrome. https://pubmed.ncbi.nlm.nih.gov/21437822/. Accessed On 24 September, 2020.
Asherman syndrome. https://medlineplus.gov/ency/article/001483.htm. Accessed On 24 September, 2020.
Asherman’s Syndrome. https://my.clevelandclinic.org/health/diseases/16561-ashermans-syndrome#:~:text=What%20is%20Asherman’s%20syndrome%3F,the%20size%20of%20the%20uterus. Accessed On 24 September, 2020.
Current Version
24/09/2020
Shayali Rekha द्वारा लिखित
के द्वारा मेडिकली रिव्यूड डॉ. प्रणाली पाटील
Updated by: Ankita mishra

















